Современные подходы к вакцинации против туберкулеза
В.А. Аксенова
НИИ фтизиопульмонологии
ММА им. И.М. Сеченова Минздрава РФ
Международные органы здравоохранения определили в качестве главнейших компонентов программы борьбы с туберкулезом выявление больных и вакцинацию против туберкулеза [6, 9]. Самым лучшим способом вакцинации против туберкулеза считается внутрикожная инъекция вакцины БЦЖ, которая требует соблюдения правильной техники введения, соответствующей дозы препарата для получения достаточного уровня иммунологической активности при минимальном числе поствакцинальных осложнений [7]. Иммунитет, индуцированный вакциной БЦЖ, формируется приблизительно через 6 недель после иммунизации. Механизм защиты заключается в ограничении гематогенного распространения микобактерий из места первичной инфекции. Подавление гематогенного распространения возбудителя туберкулеза снижает риск развития заболевания и реактивации процесса [8].
За последние 70 лет иммунизация против туберкулеза проведена сотням миллионов людей в большинстве стран мира. За это время накоплен огромный фактический материал, позволяющий объективно определить меру влияния данного профилактического мероприятия на туберкулезную инфекцию. Главным критерием при определении тактики массовой иммунизации является ее биологическая целесообразность в конкретных эпидемиологических условиях. Общепризнано, что, с биологической точки зрения, детский возраст является наиболее уязвимым для туберкулезной инфекции. Поэтому в настоящее время не вызывает сомнений целесообразность вакцинации БЦЖ детей раннего возраста в странах с неблагоприятной эпидемиологической ситуацией по туберкулезу.
Согласно рекомендациям ВОЗ, иммунизацию вакциной БЦЖ считают одной из наиболее важных мер по предупреждению туберкулеза. В настоящее время она является обязательной в 64 странах и официально рекомендована в 118 странах и территориях [5].
Поскольку раннее введение вакцины БЦЖ обеспечивает защиту от самых опасных клинических форм туберкулеза (в частности, от милиарного туберкулеза и туберкулезного менингита), ВОЗ считает, что усилия должны быть направлены прежде всего на высокий охват прививками детей в раннем возрасте. Глобальная консультативная группа Расширенной программы иммунизации ВОЗ [4] также рекомендует вводить БЦЖ новорожденным в качестве средства защиты от наиболее тяжелых форм детского туберкулеза. Считают, что иммунизацию вакциной БЦЖ необходимо проводить также во всех группах населения с повышенным риском туберкулезной инфекции. При этом лучше выдерживать интервал не менее одного месяца между иммунизацией вакциной БЦЖ и введением противокоревой и других аналогичных вакцин, которые могут временно угнетать клеточный иммунитет.
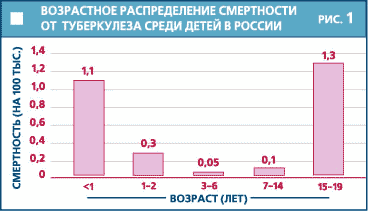
В отечественном здравоохранении на протяжении ряда десятилетий противотуберкулезная иммунизация остается одним из самых массовых мероприятий. Однако в последние годы в России отмечен целый ряд недостатков в организации первичной иммунизации детей раннего возраста, заметно снижающих качество данного мероприятия и резко сокративших охват вакцинацией новорожденных с 95% в 1988 г. до 82% в 1994 г. (данные официальной статистики МЗ РФ). В большинстве регионов России было отмечено увеличение числа медицинских отводов от вакцинации новорожденных. Это связано не столько с объективными причинами, сколько с субъективным подходом врачей-неонатологов при определении противопоказаний к вакцинации. В результате около 10% детей первого года жизни не иммунизированы вакциной БЦЖ, что приводит к развитию у них тяжелых форм туберкулеза. Среди этого контингента детей регистрировалось до 70-80% случаев смерти от туберкулеза (рис. 1). С целью улучшения сложившейся ситуации в 1995 году были пересмотрены инструкции по применению вакцины БЦЖ и БЦЖ-М, в которых предусмотрено сокращение перечня противопоказаний к иммунизации против туберкулеза новорожденных и сроков временных медицинских отводов, а также рекомендовано более широко применять для вакцинации новорожденных вакцину БЦЖ-М. Результаты проведенных мероприятий привели к увеличению охвата прививками против туберкулеза до 95%.
Наиболее дискуссионными остаются проблемы ревакцинации БЦЖ. Для их решения нами был подведен итог длительного эксперимента (1981-96 гг.), обосновывающего необходимость изменения календаря повторных прививок (ревакцинации) против туберкулеза. Доказано, что отмена повторных прививок у детей до 14 лет за счет удлиннения интервала между прививками не увеличивает заболеваемость туберкулезом в детском и подростковом возрасте.
Контингент исследования составил 1,2 млн. детей, проживавших в Московской области. Все районы Московской области были разделены на 3 группы: в 1 группе отменена ревакцинация против туберкулеза детей до 15-летнего возраста, во 2 - сохранена ревакцинация в 7-летнем возрасте, а в 3 - (контрольной) ревакцинацию школьников проводили по старой схеме (в 7, 12 и 17 лет). Следует особо подчеркнуть, что за всю историю использования вакцины БЦЖ для массовой противотуберкулезной иммунизации столь широкомасштабный эксперимент по изучению эффективности различных схем ревакцинации проводился впервые [1].
Материалы нашего исследования подтвердили мнение зарубежных авторов, что противотуберкулезная вакцинация не может препятствовать (даже с общебиологических позиций) инфицированию туберкулезом. Увеличение интервалов между прививками привело к нарастанию числа лиц с отрицательными реакциями на туберкулин при уменьшении числа детей с сомнительной и положительной чувствительностью. Наиболее наглядно это подтверждается при изучении динамики результатов пробы Манту с 2 ТЕ у школьников 14-летнего возраста в условиях полной отмены повторных иммунизаций. Так, к 7-летнему возрасту 53,3% обследованных имели отрицательные реакции на туберкулин и 9,1% - сомнительные. К 14 годам у детей эти показатели оставались на прежнем уровне (52,0 и 7,0% соответственно).
Одним из наиболее значимых отрицательных биологических воздействий многократной ревакцинации против туберкулеза является гиперсенсибилизация организма. Результаты эпидемиологического опыта показали, что степень гиперсенсибилизирующего воздействия частых ревакцинаций до настоящего времени явно недооценивалась. Полная отмена ревакцинаций привела к снижению уровня гиперергических реакций на туберкулин к 1991 г. в 7 раз и осталась стабильной до настоящего времени.
Анализ структуры заболеваемости туберкулезом детей и подростков показал, что у школьников все эти годы преобладали (80%) малые и не осложненные формы болезни, несмотря на ухудшение эпидемиологической ситуации по туберкулезу в целом в России. Следовательно, проведение ревакцинации в этом возрасте не может значительно улучшить клиническую структуру заболеваемости туберкулезом. Осложненное течение болезни со склонностью к прогрессированию процесса отмечали преимущественно в подростковом и раннем детском возрасте.
Таким образом, в ходе проведенного эпидемиологического полевого опыта получено достаточно данных, свидетельствующих о биологической, эпидемиологической и организационной нецелесообразности 3-х кратной ревакцинации против туберкулеза. Основными причинами, способствующими развитию заболевания, является массивность инфекции, поздняя диагностика первичного инфицирования микобактериями туберкулеза и отсутствие своевременной полноценной химиопрофилактики. Качественно проведенная иммунизация вакциной БЦЖ при рождении ребенка способствует длительному (до 10 и более лет) сохранению противотуберкулезного иммунитета, что подтверждается наличием поствакцинальной кожной реакции или инфрааллергии к туберкулину. Ревакцинации способствуют усилению кожной реакции с последующим развитием более выраженной чувствительности к туберкулину.
По результатам исследований были внесены изменения в календари прививок и инструкции по применению вакцин БЦЖ и БЦЖ-М, принципиально изменившие подход к вакцинации против туберкулеза. Сделан акцент на достижении большего охвата новорожденных первичной вакцинацией и уменьшении числа противопоказаний. Кроме того, с учетом роста внутрибольничной инфекции в родильных домах и необходимостью ранней выписки новорожденных, разрешено проводить вакцинацию ребенка на 3-и сутки после рождения. Чтобы избежать контаминации инструментария, запрещены все парентеральные манипуляции и прививки в день иммунизации против туберкулеза.
Следующей проблемой современной вакцинопрофилактики туберкулеза является возможность возникновения поствакцинальных реакций и осложнений в результате введения БЦЖ. Вакцина БЦЖ содержит живые аттенуированные бактерии и в результате ее использования могут развиться побочные реакции и осложнения. Частота регистрируемых поствакцинальных реакций и осложнений в России намного ниже, чем в других европейских странах. По данным Л.А. Митинской [3], поствакцинальные осложнения встречаются нечасто - в 0,02% случаев после вакцинации и в 0,001% случаев после ревакцинации. Причину различий автор видит в том, что в некоторых странах применяют очень высокие дозы вакцины (0,1-0,15 мг) и с большим числом жизнеспособных бактерий в препарате. Наши исследования подтвердили это заключение.
С 1995 г. сведения обо всех реакциях и осложнениях после прививки против туберкулеза анализируются в Республиканском центре осложнений при НИИ фтизиопульмонологии ММА им. И.М. Сеченова. В проведенном нами исследовании на 50 территориях 12 регионов России (численность детского населения от 0 до 14 лет составила в 1995 г. - 19 901 300, в 1996 г. - 19 401 901) за 2 года зарегистрировано 938 случаев поствакцинальных реакций и осложнений [2].
В 1995 году на этих территориях был привит 1 749 641 ребенок 0-14 лет. Показатель частоты поствакцинальных реакций составил 21,1 на 100 тыс. привитых (0,021%). Большую группу составили дети с реакциями после вакцинации - 30,7 (0,031%), и почти в 3 раза меньшую группу - после ревакцинации - 10,9 (0,011%). Все реакции в основном носили местный характер.
Структура частоты осложнений выглядела следующим образом:
- лимфадениты - 11,5 (0,012%),
- холодные абсцессы - 5,9 (0,006%),
- язвы - 1,7 (0,002%),
- инфильтраты - 1,5 (0,002%),
- келоидные рубцы - 0,4 (0,0004%),
- остеиты - 0,06 (0,00006%).
У детей с осложнениями после вакцинации в родильном доме лимфадениты зарегистрированы в 71,4% случаев, а холодные абсцессы - в 17,8%. У детей же с осложнениями после вакцинации в поликлинике холодные абсцессы наблюдали в 50,8% случаях, а лимфадениты - в 38,1%. У детей с осложнениями после ревакцинации холодные абсцессы отмечали в 35,5% случаях, лимфадениты - в 26,8%. Выявлено резкое различие этих показателей между территориями России как среди вакцинированных и ревакцинированных, так и по видам осложнений. Это объясняется, прежде всего, различиями уровня организации вакцинопрофилактики (подготовка кадров, проводящих прививку против туберкулеза, контроль за ее проведением). Кроме того, число фиксируемых осложнений растет по мере улучшения их регистрации.
Причинами поствакцинальных реакций являются: биологические свойства штамма БЦЖ, количество жизнеспособных микробных клеток в прививочной дозе, нарушения техники внутрикожного введения вакцины, неправильный отбор детей, подлежащих вакцинации, возраст ребенка, сопутствующие заболевания, измененная реактивность детей и др. Нами проанализированы все факторы риска поствакцинальных осложнений, при этом мы также учитывали характеристику использованного для прививки препарата.
Для изучения влияния качества вакцины БЦЖ на развитие побочных реакций совместно с ГИСК им. Л.А. Тарасевича проведен контроль 146 серий вакцин БЦЖ и БЦЖ-М, использованных в 1995 году. В результате применения данных серий вакцин зарегистрировано 286 случаев побочных реакций. Из 146 серий 20 - вакцина БЦЖ-М и 126 - вакцина БЦЖ. Вакцина БЦЖ туберкулезная выпускается в ампулах по 1,0 мг (20 доз по 0,05 мг) или 0,5 мг ( 10 доз по 0,05 мг) препарата. В прививочной дозе вакцины БЦЖ содержится 500 000 - 1 500 000 жизнеспособных клеток. Для щадящей иммунизации используется вакцина БЦЖ-М - препарат с уменьшенным вдвое весовым содержанием микобактерий, в основном за счет преобладания убитых клеток. Выпускается в ампулах по 0,5 мг (20 доз по 0,025 мг). В прививочной дозе вакцины БЦЖ-М содержится 500 000 - 750 000 жизнеспособных клеток, т.е. нижний лимит живых бактерий такой же, как и прививочной дозе вакцины БЦЖ. В соответствии с нормативной документацией на вакцину БЦЖ в 1 мг препарата должно находиться не менее 10 млн. и не более 30 млн. жизнеспособных клеток, а в 1 мг препарата БЦЖ-М не менее 20 млн. и не более 30 млн. жизнеспособных клеток; содержание бактерий по показателю оптической плотности должно быть в пределах 0,32-0,38 (БЦЖ) и 0,16-0,18 (БЦЖ-М), при этом показатель дисперсности препарата - не ниже 1,5. Частота поствакцинальных лимфаденитов при использовании отечественной вакцины не должна превышать 0,06%, этот показатель также регламентирован ФСП42 на вакцину.
Выявлено, что побочные реакции, зарегистрированные после применения серий вакцины БЦЖ, встречались в 2 раза чаще, чем в результате использования серий вакцины БЦЖ-М. Отсюда можно предположить, что риск возникновения у детей поствакцинальных осложнений возрастет при использовании вакцины БЦЖ.
Все проверенные серии вакцины БЦЖ соответствовали требованиям ФСП42. Показатель частоты поствакцинальных лимфаденитов составил 0,012%, т.е. был в пять раз ниже регламентированного лимита. Наибольшая группа детей (42,3%) с поствакцинальными реакциями состояла из лиц с сопутствующей патологией до прививки и в момент развития местной прививочной реакции. Это дети с патологией в постнатальном периоде, которые не вакцинировались в родильном доме в связи с медицинскими противопоказаниями (недоношенность, перинатальная энцефалопатия, гнойно-септическая инфекция), а также дети с неспецифическими заболеваниями, перенесенными до прививки или в момент развития местной прививочной реакции (острые инфекционные заболевания, анемия, рахит, экссудативно-катаральный диатез и другие аллергические проявления, поражения центральной нервной системы и т.д.). Эти группы детей отнесены нами к группе риска развития осложнений после прививки против туберкулеза, в связи с этим их необходимо вакцинировать БЦЖ-М препаратом, предназначенным для щадящей иммунизации. Однако 87,6% детей этой группы привито вакциной БЦЖ.
Среди детей с поствакцинальными реакциями после прививок в поликлинике сопутствующую патологию выявляли в 2 раза чаще, чем среди детей с реакциями после вакцинации в родильном доме и ревакцинации. Принимая во внимание, что реакция на введение "живой" вакцины является своего рода "малой болезнью", нельзя исключить, что сопутствующая патология способствует возникновению осложнений, нарушая тем самым состояние общего иммунитета в этот период.
Поствакцинальные реакции у другой большой группы детей (37,8%) обусловлены нарушением техники внутрикожного введения вакцины. Нарушений техники внутрикожного введения вакцины БЦЖ у детей с поствакцинальными реакциями после ревакцинации зарегистрировано в 2 раза больше, чем у детей с осложнениями после вакцинации. Квалификация медицинского персонала также оказывает значительное влияние на частоту и характер поствакцинальных осложнений. Все нарушения техники внутрикожного введения вакцины могут быть устранены при повышении требований к персоналу, проводящему прививку.
Поэтому мы считаем, что для повышения качества противотуберкулезной иммунизации учреждения родовспоможения необходимо обеспечить в достаточном количестве вакциной БЦЖ-М для вакцинации новорожденных. Важно регулярно проводить переаттестацию врачей-неонатологов и среднего медицинского персонала по теории иммунизации и технике проведения прививки против туберкулеза. Ревакцинацию вакциной БЦЖ следует проводить строго в декретированном возрасте согласно календарю прививок.
В заключение можно констатировать, что специфическая профилактика туберкулеза является основным методом защиты новорожденного от развития генерализованных и распространенных форм заболевания, она приводит к уменьшению числа смертей детей от данной инфекции в России.
Первичная вакцинация показана в раннем детском возрасте в условиях родовспомогательного учреждения. Это связано как с введением вакцины и развитием иммунного ответа до того, как ребенок может быть инфицирован возбудителем туберкулеза, так и с возможностью избежать поствакцинальных осложнений, связанных с наличием общесоматической патологии.
Более щадящим методом вакцинации новорожденных является введение вакцины БЦЖ-М. В основном все поствакцинальные реакции развиваются в виде воспалительных изменений в месте введения вакцины или в регионарных лимфатических узлах. Уменьшение частоты поствакцинальных реакций в значительной степени связано с повышением техники внутрикожного введения вакцины и контролем за проведением вакцинопрофилактики.
Приказом Минздрава РФ от 27.06.01 г. № 229 "О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям" с 01.01.02 г. регламентирована организация проведения прививок. Новым национальным календарем профилактических прививок (Приложение № 1 к приказу МЗ России от 27.06.01 г. № 229) предусмотрена вакцинация против туберкулеза новорожденных на 3-7 день, первая ревакцинация в 7 лет и вторая в 14 лет. В перспективе при удовлетворительной эпидемиологической ситуации возможно исключение ревакцинации в 7 лет и проведение первой ревакцинации в 14-летнем возрасте.
ЛИТЕРАТУРА
- Аксенова В.А., диссерт. докт. мед. наук. Специфическая профилактика туберкулеза у детей и подростков и методы ее усовершенствования, М., 1993.
- Закирова Н.Р. диссерт. канд. мед. наук. Осложнения после вакцинации и ревакцинации БЦЖ у детей на тер-ритории России (частота, причины возникновения и клинические проявления). М.,1998.
- Митинская Л.А. Противотуберкулезная ревакцинация БЦЖ, М. 1975.
- Expanded Programme on Immunization. Global Advisory Group (1990). Part II. Wkly Epidemiol. Rec. 1991, V.66, p.9-12.
- Iidirin I., Sapan N., Cavucsoglu B. Arch. Dis. Child. 1992, V.67, p.80-82.
- Milstien J., Gibson J. Bull. Wid Hith Org. 1989, V.68, p.93-108.
- Sirivanin S. et al. Pediatr. Infect.Dis.J. 1991, V.10, p.359-365.
- Smith D., Harding G. Document TRI/SCG/79.6.1. Geneva:WHO. 1979.
- Sudre P. et al. Tuberculosis in the present time. WHO Tub. 1991.
© В.А. Аксенова, 2002
Данный материал предоставлен сайтом Прививка.Ру - все о вакцинах и вакцинации
