![]()
![]()
![]()
Copyright ©2000 Денисов М. Все права защищены.
Материалы для специалистов
И. И. Балаболкин
Научный центр здоровья детей РАМН, Москва
Аллергические болезни относятся к числу наиболее распространенных заболеваний
в детском возрасте. По данным выполненных в различных регионах Российской
Федерации эпидемиологических исследований, ими страдают до 15% детского
населения. Наиболее высокая распространенность аллергических болезней отмечается
среди городских детей, и особенно среди детей, проживающих в городах с высоким
уровнем загрязнения воздушной среды побочными химическими продуктами
промышленного производства и автомобильного транспорта.
Причины
Выявляется прямая корреляционная зависимость между степенью загрязнения ее
химическими веществами и показателями распространенности бронхиальной астмы и
атопического дерматита [1]. Высокая респираторная аллергическая заболеваемость
имеет место среди детей, проживающих в условиях влажного климата приморских
районов. Реже аллергические заболевания выявляются среди сельских детей. Весьма
распространенной патологией среди детей являются поллинозы, возникновение
которых чаще регистрируется среди сельских детей по сравнению с городскими.
Однако за последние годы наметилась тенденция к росту распространенности
поллинозов среди городских детей, коррелирующему с ростом загрязнения воздушной
среды побочными химическими продуктами автомобильного транспорта.
В антенатальном периоде фактором, способствующим сенсибилизации организма,
является значительная аллергенная нагрузка на плод в результате приема
медикаментов матерью, избыточного употребления ею пищевых продуктов, обладающих
сенсибилизирующей активностью, высокого уровня экспозиции к пыльцевым аллергенам
и аэроаллергенам жилищ, воздействия профессиональных химических вредностей,
курения. Сенсибилизацию плода может инициировать перенесенная матерью во время
беременности вирусная инфекция [2].
В постнатальном периоде риск возникновения аллергических реакций и заболеваний у
детей могут повышать излишнее употребление высокоаллергенных продуктов,
полипрагмазия, высокий уровень аэроаллергенов в жилище, неблагоприятные
жилищно-бытовые условия.
К высоким факторам риска возникновения аллергической патологии у детей относят
отягощение наследственности аллергическими реакциями и заболеваниями. Получены
доказательства участия генов иммунного ответа в продукции специфических
IgE-антител, генетической детерминированности противовоспалительных цитокинов,
гиперреактивности бронхов [3].
В развитии аллергических заболеваний у детей важную роль играет пищевая
аллергия. Проблема пищевой аллергии у детей - это прежде всего развитие кожной и
гастроинтестинальной аллергии к белкам коровьего молока, яиц, злаков,
преобладающей среди манифестных форм аллергии у детей раннего возраста [4].
В последние годы отмечается учащение развития лекарственной аллергии у детей.
Наиболее часто ее возникновение отмечается к антибиотикам пенициллинового ряда.
Нередко аллергические реакции возникают при назначении сульфаниламидных и
белковых препаратов, неспецифических противовоспалительных средств, антибиотиков
других групп, витаминов группы B. Лекарственные препараты являются наиболее
частой причиной возникновения системных аллергических реакций (анафилактического
шока, крапивницы, отеков Квинке), острых токсико-аллергических реакций
(многоформная экссудативная эритема, синдром Лайелла, синдром
Стивенсона-Джонсона), у ряда больных они становятся причиной обострения
атопического дерматита, бронхиальной астмы, аллергического ринита и
возникновения контактного дерматита.
Аэроаллергены жилищ (аллергены домашней пыли, Dermatophagoides pteronyssinus,
Dermatophagoides farinaе) выступают как ведущая причина возникновения
аллергических болезней органов дыхания у детей (бронхиальной астмы,
аллергического ринита) [5]. Существенно значение сенсибилизации к микроклещам
домашней пыли в развитии обострений атопического дерматита и сочетанных
проявлений атопического дерматита и бронхиальной астмы у детей. Возникновение
аллергических заболеваний органов дыхания у ряда детей обусловлено
сенсибилизацией к аллергенам домашних животных (чаще кошки, собаки), пера птиц,
тараканов, сухого корма для рыб, содержащихся в аквариумах.
Сенсибилизация к пыльцевым аллергенам является причиннозначимой в развитии
аллергического процесса у 20% детей с аллергическими заболеваниями, при этом
отмечается возрастание роли пыльцевой сенсибилизации в формировании
аллергической патологии с увеличением возраста детей. Выявляется своеобразие
спектра пыльцевой сенсибилизации в различных регионах России и обусловленные
этим краевые особенности поллинозов у детей. Регистрируемый в южных регионах
Российской Федерации поллиноз, вызванный амброзийной сенсибилизацией,
характеризуется более тяжелым течением. Пыльцевые аллергены чаще всего являются
причиной аллергического заболевания глаз и дыхательного тракта, реже - кожных
покровов и внутренних органов.
Нередкой причиной возникновения аллергической патологии у детей является
сенсибилизация к плесневым грибам. Возникновению ее способствует наличие
выраженной аллергенной активности у спор плесневых грибов и большая
распространенность их в окружающей среде. При проведении аллергологического
обследования сенсибилизация к аллергенам плесневых грибов обнаруживается у 50%
детей с бронхиальной астмой. Наиболее часто у этих больных выявляется повышенная
чувствительность к грибам Alternaria, Aspergillus, Candida, Penicillium. Нередко
сенсибилизация к аллергенам плесневых грибов регистрируется у детей, страдающих
атопическим дерматитом и сочетанными проявлениями атопического дерматита и
бронхиальной астмы. Сенсибилизация к аллергенам грибов чаще обнаруживается у
детей, ранее получавших повторные курсы лечения антибиотиками пенициллинового
ряда, и у детей, проживающих в сырых жилых помещениях. Присоединение
сенсибилизации к плесневым грибам в значительной мере отягчает течение
бронхиальной астмы в детском возрасте.
Развитию аллергической патологии у детей может способствовать бактериальная
сенсибилизация. Большинство известных микроорганизмов обладают аллергенной
активностью. Более высокий уровень сенсибилизации вызывают непатогенные штаммы
микробов. Значительной аллергенной активностью обладают белки и полисахариды
стафилококков и стрептококков, Candida и кишечной палочки. Они способны вызвать
развитие IgE-опосредуемых аллергических реакций. В сыворотке крови детей,
страдающих бронхиальной астмой, выявляются специфические IgE-антитела к
бактериальным антигенам. Бактериальная аллергия чаще развивается при наличии
воспалительного процесса в миндалинах, придаточных пазухах носа, желчевыводящих
путях, бронхах.
У детей с бронхиальной астмой, атопическим дерматитом, дермореспираторным
синдромом обострение аллергического процесса нередко наблюдается при наслоении
острой респираторной вирусной инфекции, после которой у больных отмечается
нарастание уровня общего IgE в сыворотке крови. Обнаруживаемое в этих случаях
увеличение содержания IgE в периферической крови может быть связано с
сенсибилизирующим воздействием вирусов на организм детей, страдающих
аллергическими заболеваниями.
В развитии аллергических заболеваний определяющее значение имеют изменения в
функционировании иммунной системы. Возникновение атопических болезней связано с
IgE-опосредуемыми аллергическими реакциями. При аллергологическом обследовании
детей, страдающих атопическим дерматитом, поллинозами, атопической бронхиальной
астмой, рецидивирующей крапивницей и отеками Квинке, выявляется увеличение
уровня общего IgE и обнаруживаются специфические IgE-антитела к различным
группам экзогенных аллергенов. Не исключается участия IgG4 в патогенезе
атопических болезней у детей.
Существенно значение изменений в клеточном иммунитете в развитии атопических
заболеваний у детей. Увеличение продукции общего IgE является следствием
взаимодействия макрофагов, Т- и В-лимфоцитов. Гиперпродукция IgE обусловливается
активацией Th2-лимфоцитов и связанным с ней повышенным синтезом ИЛ-4,
ИЛ-6, ИЛ-10, ИЛ-13.
Течение атопических заболеваний у детей сопровождается нарушением метаболизма
липидов мембран, увеличением синтеза простагландинов, лейкотриенов,
тромбоксанов, фактора, активирующего тромбоциты; получены доказательства участия
нейропептидов в механизмах развития аллергических болезней.
Патогенетическую основу атопических заболеваний (бронхиальной астмы,
атопического дерматита, аллергического ринита, гастроинтестинальной аллергии)
составляет аллергическое воспаление. Возникающее в позднюю фазу аллергического
ответа аллергическое воспаление является следствием избыточной продукции и
воздействия на участвующие в его развитии клетки (эозинофилы, макрофаги,
Т-лимфоциты, нейтрофилы) цитокинов (ИЛ-3, ИЛ-5, ИЛ-8, ИЛ-16, ГМ-КСФ, TNFa),
лейкотриенов [6]. У детей с атопическими заболеваниями аллергический характер
воспаления подтверждает выявление эозинофильно-лимфоцитарной инфильтрации в
биоптатах слизистой оболочки бронхов, желудка, тощей кишки, кожи, увеличение
концентрации эозинофильного катионного протеина в жидких биологических средах
организма и тканях шокового органа.
В современных условиях отмечается тенденция к более тяжелому течению
аллергических болезней у детей. Это находит подтверждение в выявлении при
эпидемиологическом исследовании значительного числа больных с тяжелым течением
бронхиальной астмы, атопического дерматита, учащение случаев поллиноза у детей с
обструктивным поражением бронхов, вовлечения висцеральных органов в
аллергический процесс. Более тяжелое течение аллергических заболеваний у детей
наблюдается в регионах с массивным загрязнением воздушной среды химическими
соединениями.
В последние годы достигнут прогресс в создании более информативных методов аллергодиагностики. В работе аллергологических отделений и кабинетов широко используется иммуноферментный метод определения специфических IgE-антител к аллергенам домашней и библиотечной пыли, Dermatophagoides pteronyssinus, Dermatophagoides farinae, домашних животных, пера, пищевым, грибковым и пыльцевым аллергенам. Перспективно использование для целей диагностики лекарственной аллергии теста торможения естественной эмиграции лейкоцитов в полость рта. Для выявления сенсибилизации к различным группам аллергенов возможно использование хемилюминесцентного аллергосорбентного теста (IgE-MAST).
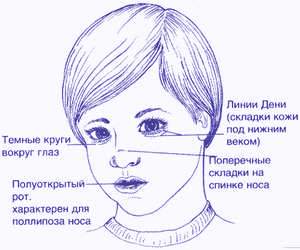 Лечение
ЛечениеТерапия аллергических заболеваний у детей является патогенетической и
осуществляется с учетом особенностей клинических проявлений, активности и
тяжести аллергического процесса.
Соблюдение принципа аллергенного щажения по отношению к больному ребенку
является важным условием достижения позитивных результатов лечения.
Предупреждение повторного контакта с причинно-значимыми лекарственными, пищевыми
аллергенами и снижение концентрации аэроаллергенов в жилище способствуют
уменьшению проявлений болезни. Исключение коровьего молока из питания детей
первого года жизни, страдающих аллергией к его белкам, и замена коровьего молока
и питательных смесей на его основе соевыми смесями способствуют обратному
развитию аллергического процесса. У детей с сенсибилизацией к аэроаллергенам
жилищ этому способствует проведение профилактических мероприятий, направленных
на снижение содержания указанных аллергенов в жилых помещениях.
Терапия обострений аллергических болезней у детей основывается на использовании
медикаментозных средств, ингибирующих развитие аллергических реакций и
аллергического воспаления (симпатомиметиков, метилксантинов, препаратов
антимедиаторного и антихолинергического действия, глюкокортикостероидов).
Основу неотложной терапии приступа бронхиальной астмы
составляет бронхоспазмолитическая терапия. Наибольшей бронхоспазмолитической
активностью обладают селективные B2-агонисты (салбутамол, фенотерол и др.).
Ингаляция этих препаратов обеспечивает быстрое восстановление бронхиальной
проходимости. В случаях развития приступа бронхиальной астмы у детей раннего
возраста и при тяжелых обострениях ее наиболее эффективно применение растворов
салбутамола и фенотерола через небулайзер. При возникновении тяжелых приступов
бронхиальной астмы ингаляционно вводятся симпатомиметические средства и
одновременно назначаются парентерально глюкокортикостероиды (гидрокортизон,
преднизолон, дексаметазон). У детей с нетяжелыми приступами бронхиальной астмы
восстановление бронхиальной проходимости может быть достигнуто назначением
ипратропиума бромида или сочетанием ипратропиума с фенотеролом. Значительной
бронхоспазмолитической активностью обладает аминофиллин. В случаях тяжелых
приступов бронхиальной астмы и астматического состояния достаточно эффективна
инфузионная терапия аминофиллином и глюкокортикостероидами. При выявлении в
анамнезе больного указаний на применение глюкокортикостероидов для снятия
тяжелого бронхообструктивного синдрома целесообразно назначение короткого (до 5
дней) курса лечения преднизолоном перорально. Запаздывание с назначением
глюкокортикостероидов в случаях тяжелых приступов бронхиальной астмы и
астматических состояний может быть причиной неблагоприятного исхода бронхиальной
астмы.
У детей с аллергическими болезнями кожи (атопическим дерматитом,
крапивницей, отеком Квинке, контактным дерматитом) обратному развитию
воспалительного процесса на коже способствует элиминация причинно-значимых
аллергенов, назначение антигистаминных препаратов (Н1-гистаминовых блокаторов и
кетотифена), использование при умеренно выраженных проявлениях атопического и
контактного дерматита нестероидных противовоспалительных средств и топических
глюкокортикостероидов в случаях выраженного воспалительного процесса на коже,
резистентного к традиционной терапии, способствует достижению ремиссии болезни.
Повышению эффективности лечения детей с атопическим дерматитом и рецидивирующей
крапивницей способствует терапевтическая коррекция нарушений со стороны
пищеварительного тракта, центральной нервной системы.
В лечении обострений круглогодичного и сезонного аллергического ринита
эффективны антигистаминные препараты второго и третьего поколений (астемизол,
лоратадин, фексофенадин, цетиризин, эбастин), антигистаминные препараты местного
действия (азеластин, левокабастин), а также противовоспалительные препараты
(кромоглициевая кислота) и топические глюкокортикостероиды (беклометазон,
флутиказон).
Основу профилактического лечения при атопических заболеваниях у детей составляет
противовоспалительная фармакотерапия. Противовоспалительной активностью обладают
кромогликат и недокромил натрия, топические глюкокортикостероиды. Небольшое
противовоспалительное действие обнаружено у кетотифена, цетиризина, дюрантных
теофиллинов. Наши наблюдения указывают на достаточно высокую эффективность
лечения кромогликатом натрия при бронхиальной астме, аллергическом рините,
аллергическом конъюнктивите, пищевой гастроинтестинальной аллергии. Достижению
ремиссии при бронхиальной астме у детей способствует терапия недокромилом
натрия. При аллергии тяжелого течения (бронхиальной астме, атопическом
дерматите, аллергическом рините) эффективно применение топических
глюкокорти-костероидов. Повышению эффективности профилактического лечения у
детей с бронхиальной астмой способствует назначение дюрантных метилксантинов и
пролонгированных B2-агонистов (салметерола, формотерола).
При лечении детей с аллергическими заболеваниями эффективно применение новых
противоаллергических препаратов (кетотифена, астемизола, лоратадина,
фексофенадина, цетиризина, эбастина). Назначение их при атопическом дерматите,
аллергическом рините, поллинозах, рецидивирующей крапивнице и отеках Квинке,
атопической бронхиальной астме способствует уменьшению проявлений болезни и
достижению у ряда больных ремиссии аллергического процесса.
Аллерген-специфическая иммунотерапия является ведущим методом лечения детей,
страдающих атопическими заболеваниями. Наиболее эффективен этот метод лечения
при поллинозах, аллергическом рините, атопической бронхиальной астме. Опыт
аллергологического отделения НИИ педиатрии и Научного центра здоровья детей РАМН
свидетельствует об эффективности парентерального и неинвазивных (эндоназального,
перорального, сублингвального) методов специфической иммунотерапии у детей с
поллинозами и атопической бронхиальной астмой.
Эффективно применение у детей с бронхиальной астмой антилейкотриеновых
препаратов (монтелукаста, зафирлукаста). Назначение их способствует урежению
обострений, более легкому течению приступов, урежению затруднений дыхания,
возникающих в ночные часы, а также в случаях обострений бронхиальной астмы,
возникающих в связи с непереносимостью неспецифических противовоспалительных
средств, с физическим перенапряжением.
Повышению эффективности терапии детей с аллергическими заболеваниями
способствует внедрение образовательных программ для родителей больных детей.
Образовательные программы ставят целью научить родителей контролировать
окружающую больного среду, должным образом выполнять лечебные и реабилитационные
мероприятия, правильно контролировать эффективность проводимого лечения и
научить больных бронхиальной астмой правильно пользоваться пикфлоуметром и
ингаляционными устройствами для введения бронхоспазмолитических и
противовоспалительных препаратов.
Реализация реабилитационных программ - важное направление в оздоровлении детей с
аллергическими заболеваниями. У больных бронхиальной астмой эффективны программы
восстановительного лечения, основанные на использовании дыхательной и лечебной
гимнастики, массажа, спортивных занятий на свежем воздухе, плавания. В
реабилитации детей, страдающих атопическим дерматитом, важное значение имеют
организация диетического питания, применение методов физиотерапевтического
воздействия. Благоприятное влияние на течение бронхиальной астмы и атопического
дерматита у детей оказывает санаторно-курортное лечение. В реабилитации детей с
аллергическими заболеваниями существенно значение диспансерного наблюдения за
ними.
Значительная частота развития аллергических болезней у детей обусловливает
необходимость широкого охвата их профилактическими прививками. Осуществление их
в период клинической ремиссии аллергического процесса на фоне противорецидивного
лечения способствует благоприятному течению поствакцинального периода и
уменьшению частоты обострений аллергических заболеваний, связанных с введением
вакцин.
Снижению уровня аллергической заболеваемости может способствовать дальнейшее
изучение эпидемиологии аллергических болезней и создание на этой основе
рациональной системы организации аллергологической помощи детям, выяснение
региональных факторов риска возникновения аллергических заболеваний и разработка
мер профилактики аллергической патологии в детском возрасте.
![]()