Деформация большого пальца стопы (hallux valgus)
Вопрос ребром
Итак, вы хотите выглядеть изящнее, не ходить, а летать, успевая все на свете, снова ловить на себе заинтересованные взгляды мужчин. Кто бы мог подумать, что препятствием этому служат ваши стопы? Настоящей трагедией для женщины, которой небезразлично, как она выглядит, может стать деформация большого пальца стопы, называемая специалистами-ортопедами hallux valgus. Прощайте, изящные туфли на «шпильках», высокие каблуки, узкие сапоги-чулки! Даже в ситуации, когда ноги не втиснуты в обувь - на пляже, в гимнастическом зале, в сауне, - уродливые шишки в области внутреннего края стопы невольно привлекают к себе внимание окружающих. Если же деформация выражена настолько, что ношение даже старой растоптанной обуви является пыткой, женщины начинают искать радикальное решение проблемы.
Причины возникновения и развития дегенеративно-дистрофических заболеваний опорно-двигательного аппарата неизвестны, ясно лишь, что они имеют наследственную природу, кроме того, важную роль (но не в качестве пускового механизма) играют некоторые внешние факторы, но не у всех и не всегда, например, ношение обуви на высоком каблуке далеко не у всех сопровождается развитием вальгусной деформации, при плоскостопии эта деформация также отмечается далеко не у всех. Данная патология встречается в 18 лет у одних, у других - возникает и развивается в 60 и т.д. и т.п.
Где оно, решение?
Радикализм заканчивается обычно на уровне визита к хирургу поликлиники. Хирурги, измученные бесконечными очередями страждущих, еще в институте усвоили, что данная патология стопы «не лечится», так как связана обычно с плоскостопием (которое тоже «не лечится»), настоятельно рекомендуют смириться и до конца жизни носить мягкую свободную обувь на низком каблуке. Понятно, что далеко не все следуют этому совету. Около 70 % - фаталисты - продолжают «хождение по мукам» в «испанских сапожках». Около 25% - оптимисты - целеустремленно посещают кабинеты физиотерапии, массажа, втирают в стопы невероятные смеси из восточной медицины, годами носят неэстетичные супинаторы. И только 1-2% действительно настойчивых женщин выходят на этап хирургического лечения вальгусной деформации первого пальца стопы.
Визит к ортопеду
Что же может предложить современная отечественная ортопедия для лечения данной патологии? Условно можно разделить выполняемые оперативные вмешательства на две группы - паллиативные и радикальные. Операции первой группы заключаются в удалении воспаленной подкожной слизистой сумки и костно-хрящевого нароста, которые в совокупности и образуют уродливую болезненную шишку. Именно после таких полумер спустя какое-то время и возникают рецидивы, требующие повторных операций. Некоторые хирурги-ортопеды продолжают выполнять давно забытые во всем мире из-за большого количества осложнений операции, связанные с удалением суставных концов костей, составляющих плюснефаланговый сустав. И в том и в другом случае причина деформации стопы остается неустраненной, что и предопределяет неуспех всего предприятия.
Операции второй группы можно отнести к радикальным, поскольку они связаны с пересечением костей и перемещением костных фрагментов, т.е. механическим устранением деформации, что позволяет добиваться устойчивых положительных результатов приблизительно в 65-70% случаев. Как обычно, здесь есть подводные камни. Основная проблема заключается в том, что пересечение кости представляет собой искусственно созданный перелом, что предполагает: во-первых, фиксацию костей металлическими конструкциями (пластинами, винтами, спицами и т.д.), удаление которых зачастую - не менее травматичная операция, чем первая; во-вторых, неизбежны гипс (на 1,5-2 месяца) и ходьба на костылях в течение 3-4 недель. Кроме того, существует биомеханический фактор развития деформации стопы, которому не уделяют должного внимания. Именно игнорирование этого фактора - натяжения патологически измененного капсульно-связочного и мышечно-сухожильного аппарата стопы и является причиной как минимум 30-40% отрицательных результатов оперативного лечения.
Заграница нам поможет
А что же делают в подобных случаях основатели ортопедии - французы (как, впрочем, и остальные европейцы)? Они, как и положено, «зрят в корень», выполняя при этом гениально простую операцию. Смысл ее состоит в том, что, помимо удаления видимой на глаз «шишки» через дополнительный трехсантиметровый разрез производится реконструкция того самого аппарата, речь о котором шла выше. Вся процедура занимает не более 30 минут! При этом, что немаловажно, нет необходимости перепиливать кости, фиксировать их металлическими имплантатами, заковывать несчастного пациента в гипс и ставить на костыли. Ничто не мешает оперировать сразу обе стопы, так как уже на следующий после операции день разрешена полная нагрузка на ноги, а о перенесенном вмешательстве напоминают только швы (косметические!).
Двадцатилетний мировой опыт выполнения подобных корригирующих операций показал, что отличные и хорошие результаты достигнуты у 85-90% пациентов, единичные случаи рецидивов относят к казуистике. Безусловно, не всем страдающим деформациями стопы и первого пальца показана описанная операция, дифференцированный подход в диагностике абсолютно необходим. В глубоко запущенных случаях пересечения кости все же не избежать, но и тут европейскими ортопедами найдено оптимальное на сегодняшний день решение, предполагающее фиксацию двумя специальными винтами, которые в дальнейшем не удаляют.
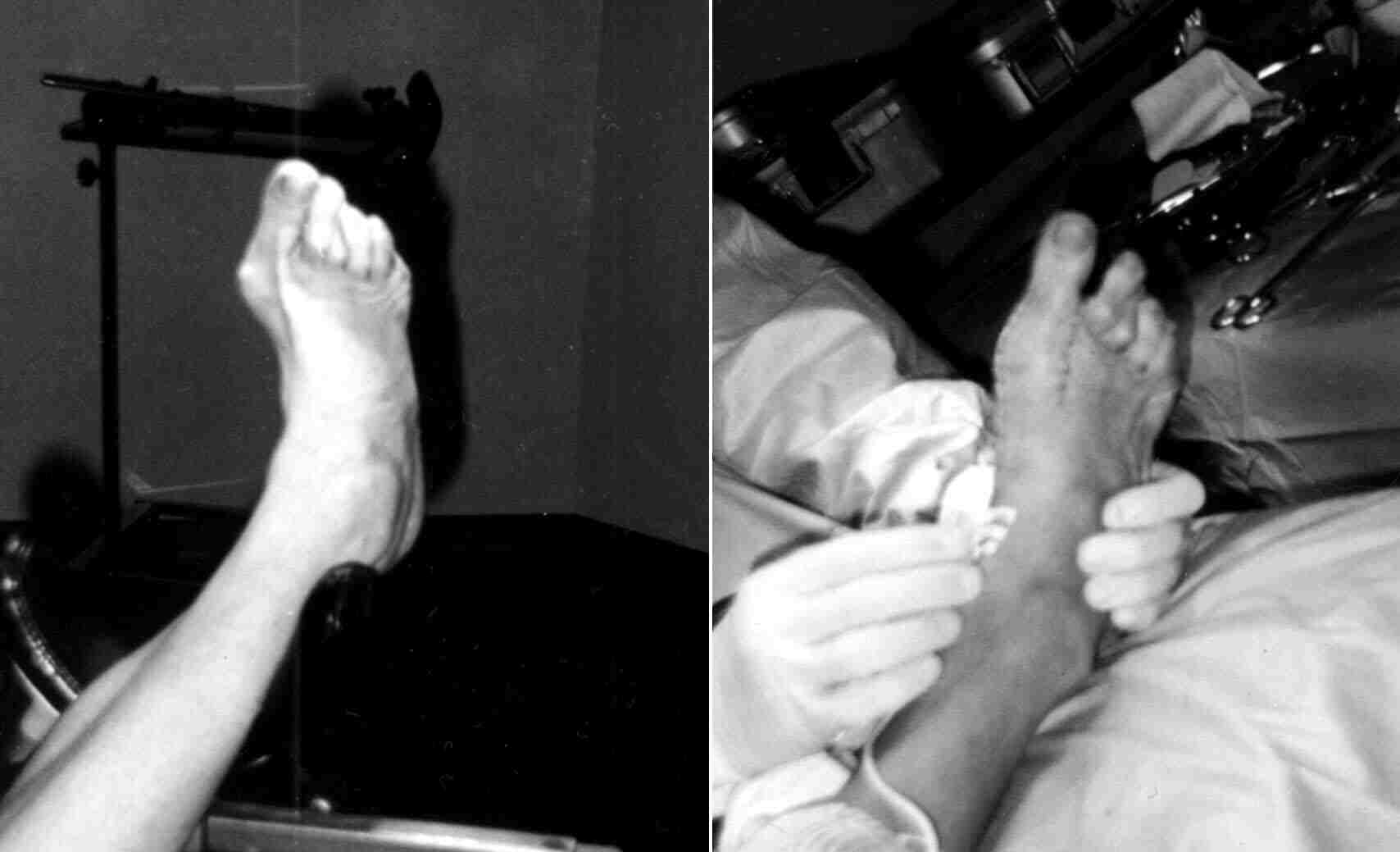
Фото халлюксов до и после операции
Выход есть!
Итак, существует реальный (во всех отношениях) способ вернуться к нормальной
жизни нормальной походкой и в обуви, о которой вы уже и не мечтали. При этом,
что немаловажно, совсем необязательно ехать в Европу, по крайней мере, в поисках
ортопедов. Специалисты, прошедшие обучение во Франции, не только поставят
диагноз, но и найдут оптимальное решение вашей проблемы. По всем видам
деформации стопы можно записаться по телефону 8-902-675-43-24.
врач-ортопед Андрей Асланович Карданов a_kardanov@rambler.ru
ГКБ № 71, 1-е травматологическое отделение