Руководство для врача Скорой Помощи
НАРУШЕНИЯ РИТМА И ПРОВОДИМОСТИ
Нарушения ритма остаются достаточно частой причиной обращения больных за медицинской помощью и, учитывая возможность развития тяжелых и даже фатальных осложнений, требуют оказания адекватной неотложной помощи на догоспитальном этапе.
В настоящем пособии будут представлены рекомендации, основанные на международных клинических исследованиях и рекомендациях, выполненных в соответствии с доказательной медициной и адаптированные с учетом возможностей СМП в России.
ОПРЕДЕЛЕНИЕ.
Аритмии сердца представляют собой нарушения частоты, ритмичности и (или) последовательности сердечных сокращений: учащение (тахикардия) либо урежение (брадикардия) ритма, преждевременные сокращения (экстрасистолия), дезорганизацию ритмической деятельности (мерцательная аритмия) и т.д.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Острые аритмии и блокады возникают при нарушении основных функций сердца (автоматизм, проводимость). Они могут осложнять течение заболеваний сердечно-сосудистой системы - ИБС (включая инфаркт миокарда, постинфарктный кардиосклероз), ревматических пороков сердца, первичных и вторичных кардиомиопатий; иногда развиваются вследствие врожденных аномалий проводящей системы (синдромы Вольфа-Паркинсона-Уайта - WPW, Лауна-Генонга-Левайна - LGL). Аритмии нередко возникают на фоне артериальной гипертензии, застойной сердечной недостаточности, электролитных расстройств (например, гипокалиемии, гипокальциемии, гипомагниемии). Их появление может провоцироваться приемом лекарственных средств - сердечных гликозидов, теофиллина; препаратов, удлиняющих интервал QT (антиаритмиков - хинидина, кордарона, соталола; некоторых антигистаминных средств - в частности, терфенадина - см. приложение N 3), а также приемом алкоголя или избыточным употреблением кофеинсодержащих напитков.
Причины развития нарушений ритма
Циркуляция возбуждения (re-entry) - анатомически или функционально детерминированное
Микро-re-entry
Макро re-entry
Эктопическая активность
Ранние постдеполяризации
Поздние постдеполяризации
Нарушения автоматизма
Ускоренный нормальный автоматизм
Патологический автоматизм
Нарушение формирования и проведения импульса
Тахикардия - три или более последовательных сердечных цикла с частотой 100 и более в минуту.
Пароксизм - тахикардия с четко определяемыми началом и концом.
Устойчивая тахикардия - тахикардия с продолжительностью более 30 секунд.
КЛИНИЧЕСКАЯ КАРТИНА, КЛАССИФИКАЦИЯ И ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
На догоспитальном этапе целесообразно разделить все нарушения ритма и проводимости на требующие неотложную терапию и не требующие.
|
Основные нарушения ритма и проводимости, требующие неотложной терапии |
Нарушения ритма и проводимости, не требующие неотложной терапии |
|
- пароксизмальная суправентрикулярная тахикардия; - пароксизмальное мерцание, трепетание предсердий; - желудочковая тахикардия (в т.ч. “пируэтная”); - желудочковая экстрасистолия в острейшей стадии инфаркта миокарда; - брадиаритмии с развитием приступов Морганьи-Эдемса-Стокса. - полная AV-блокада |
- синусовые тахикардия, брадикардия и аритмия при их удовлетворительной переносимости; - постоянная форма мерцания и трепетания предсердий без признаков сердечной декомпенсации; - экстрасистолия; - ускоренный идиовентрикулярный ритм; ритм из AV-соединения; - AV-блокада I и II степени у лиц без инфаркта миокарда в анамнезе и приступов Морганьи-Эдемса-Стокса; - блокады ножек пучка Гиса. |
Нарушения ритма и проводимости могут протекать бессимптомно или проявляться
ощущениями сердцебиения, перебоев в работе сердца, “переворачивания” и
“кувыркания” сердца; при нарушении гемодинамики возможны отек легких,
стенокардия, снижение артериального давления, обморок. Диагноз уточняется на
основании картины ЭКГ.
ЭКГ-признаки нарушений сердечного ритма, требующих неотложной помощи.
|
Аритмия |
Картина ЭКГ |
|
Пароксизмальная суправентрикулярная тахикардия |
Правильный ритм, недеформированные узкие комплексы QRS (иногда аберрантные вследствие нарушения проведения возбуждения), ЧСС 150-250 в минуту. |
|
Пароксизмальная форма мерцательной аритмии |
Отсутствуют предсердные комплексы, выявляются "волны мерцания" - крупно- или мелковолновые колебания изолинии, частота предсердных волн - 350-600 в минуту, интервалы RR различны. |
|
Трепетание предсердий |
Отсутствуют предсердные комплексы, вместо изолинии выявляются пилообразные волны трепетания (зубцы F), наиболее отчетливые в отведениях II, III и aVF с частотой 250-450 в минуту. Желудочковые комплексы суправентрикулярной формы, ритм может быть правильным с AV-проведением 2-4:1 или неправильным, если AV-проведение меняется, частота желудочковых сокращений зависит от степени AV-проведения, обычно составляет 150-220 в 1 мин. |
|
Пароксизмальная желудочковая тахикардия |
Выявляются три и более последовательных широких (более 0,12 с) комплекса QRS с частотой 100-250 в минуту с дискордантным смещением сегмента ST и зубца Т в сторону, противоположную основному зубцу комплекса QRS. |
|
"Пируэтная" или двунаправленная веретенообразная желудочковая тахикардия |
Возникает при удлинении интервала QT, регистрируется неправильный ритм с ЧСС 150-250 в минуту широкими полиморфными деформированными комплексами QRS. Характерна синусоидальная картина - группы из двух и более желудочковых комплексов с одним направлением сменяются группами желудочковых комплексов с противоположным направлением. Приступ запускается желудочковой экстрасистолой с длинным интервалом сцепления, количество комплексов QRS в каждой серии колеблется от 6 до 100. |
|
Желудочковая экстрасистолия |
Внеочередной широкий (более 0,12 с) деформированный комплекс QRS, дискордантное смещение сегмента ST и зубца Т, полная компенсаторная пауза (интервал между пред- и постэкстрасистолическими зубцами Р равен удвоенному нормальному интервалу РР). Желудочковая экстрасистолия нуждается в неотложной терапии в острейшей стадии инфаркта миокарда с соответстующими ЭКГ-признаками. |
|
Нарушения атриовентрикулярной проводимости с развитием обмороков (синдром Морганьи-Эдемса-Стокса). |
Внезапная потеря сознания чаще возникает при полной AV-блокаде - полное разобщение предсердного и желудочкового ритмов. |
При анализе клинической картины пароксизмальных нарушений сердечного ритма врач скорой помощи должен получить ответы на следующие вопросы
1) Есть ли в анамнезе заболевания сердца, щитовидной железы.
Необходимо выяснить возможную причину аритмии.
2) Какие лекарственные средства пациент принимал в последнее время.
Некоторые лекарственные средства провоцируют нарушения ритма и проводимости - антиаритмики, диуретики, холиноблокаторы и т.д. Кроме того, при проведении неотложной терапии необходимо учитывать взаимодействие антиаритмиков с другими лекарственными средствами. Имеет значение эффективность использованных ранее препаратов.
3) Есть ли ощущение сердцебиения или перебоев в работе сердца.
Аритмии, субъективно не ощущаемые, нередко не нуждаются в неотложной терапии; отсутствие ощущений, напротив, затрудняет определение давности аритмии. Уточнение характера сердцебиения позволяет до проведения ЭКГ ориентировочно оценить вид нарушений ритма - экстрасистолия, мерцательная аритмия и т.д.
4) Как давно возникло ощущение сердцебиения
От длительности существования аритмии зависит, в частности, тактика оказания помощи при мерцательной аритмии.
5) Не было ли обмороков, удушья, боли в области сердца
Необходимо выявить возможные осложнения аритмии
6) Были ли подобные пароксизмы ранее? Если да, то чем они купировались.
Нередко больные сами знают, какой из антиаритмиков помогает им эффективнее.
Кроме того, иногда по эффективности антиаритмика можно определить вид нарушений
ритма - например, аденозин эффективен только при суправентрикулярной тахикардии,
лидокаин - при желудочковой тахикардии.
СУПРАВЕНТРИКУЛЯРНАЯ ТАХИКАРДИЯ.
Классификация суправентрикулярных тахиаритмий.
-
Синусовая
-
Сино-атриальная
-
Предсердная
-
АВ-узловая
-
Атриовентрикулярная (при синдроме WPW)
-
Ортодромная
-
Антедромная
Алгоритм действий при суправентрикулярной тахикардии.
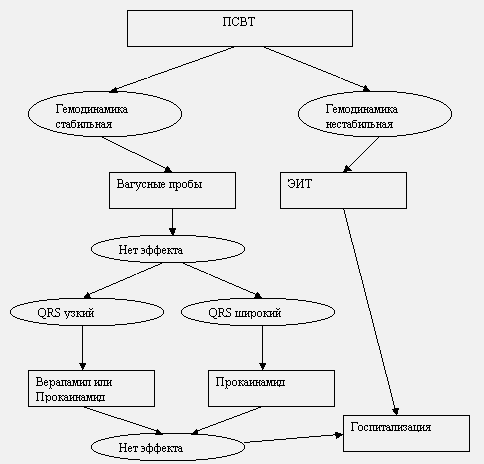
Врачебная тактика при пароксизме суправентрикулярной пароксизмальной тахикардии определяется стабильностью гемодинамики пациента. Падение АД с развитием синкопального состояния, приступ сердечной астмы или отек легких, развитие тяжелого ангинозного приступа на фоне тахикардии являются показаниями для немедленной электроимпульсной терапии.
Вагусные пробы.
На фоне стабильной гемодинамики и ясного сознания больного купирование пароксизма начинают с приемов, направленных на раздражение блуждающего нерва и замедление проведения через атриовентрикулярный узел.
«Вагусные» пробы
-
задержка дыхания
-
кашель
-
резкое натуживание после глубокого вдоха (проба Вальсальвы)
-
вызванная рвота
-
проглатывание корки хлеба
-
погружение лица в ледяную воду
Так называемая проба Ашоффа (надавливание на глазные яблоки не рекомендуется).
Массаж каротидного синуса допустим только при уверенности в отсутствии недостаточности кровоснабжения головного мозга.
Надавливание на область солнечного сплетения малоэффективно, а удар в эту же область небезопасен.
Указанные приемы помогают не всегда. При мерцании и трепетании предсердий они вызывают преходящее снижение частоты сердечных сокращений, а при желудочковой тахикардии вообще неэффективны. Одним из дифференциально-диагностических критериев, позволяющих отличить желудочковую тахикардию от наджелудочковой тахикардии с раширением комплеков QRS является реакция сердечного ритма на вагусные пробы. При суправентрикулярной тахикардии происходит урежение ЧСС, в то время, как при желудочковой ритм остается прежним.
Фармакотерапия.
При узких комплексах QRS целесообразно применение антагониста кальция верапамила (изоптина), удлиняющего рефрактерный период в атриовентрикулярном узле. Препарат вводится в/в болюсно в дозе 2,5-5 мг за 2-4 мин (во избежание развития коллапса или выраженной брадикардии) с возможным повторным введением 5-10 мг через 15-30 мин при сохранении тахикардии и отсутствии гипотензии.
К побочным эффектам верапамила относятся: брадикардия (вплоть до асистолии при быстром внутривенном введении за счет подавления автоматизма синусового узла); AV-блокада (вплоть до полной поперечной при быстром внутривенном введении); преходящая желудочковая экстрасистолия (купируется самостоятельно); артериальная гипотензия вследствие периферической вазодилатации и отрицательного инотропного действия (вплоть до коллапса при быстром внутривенном введении); нарастание или появление признаков сердечной недостаточности (за счет отрицательного инотропного действия), отек легких. Со стороны ЦНС отмечаются головокружение, головная боль, нервозность, заторможенность; покраснение лица, периферические отеки; чувство нехватки воздуха, одышка; аллергические реакции.
Верапамил следует применять только при нарушениях ритма с "узким" комплексом QRS. При "широком" комплексе QRS и подозрении на синдром Вольфа-Паркинсона-Уайта (синдром WPW) верапамил противопоказан, так как он укорачивает рефрактерный период дополнительных путей проведения и может вызвать увеличение ЧСС и фибрилляцию желудочков. Диагностика синдрома WPW возможна при соответствующих анамнестических указаниях и/или при оценке предыдущих ЭКГ с синусовым ритмом (интервал PQ менее 0,12 с, комплекс QRS уширен, определяется дельта-волна). Другими противопоказаниями к применению верапамила являются:
1. Абсолютные: выраженная брадикардия, синдром слабости синусового узла; AV-блокада II и III степени; кардиогенный шок; хроническая и острая сердечная недостаточность; повышенная чувствительность к препарату.
2. Относительные: брадикардия с ЧСС менее 50 в минуту; AV-блокада I степени; желудочковая тахикардия; артериальная гипотензия (САД менее 90 мм рт.ст.).
Кроме того, верапамил противопоказан пациентам у которых в течение последних двух часов применялся какой-либо бета-адреноблокатор.
Альтернативой верапамилу может служить прокаинамид (новокаинамид). Препарат можно также использовать при неэффективности верапамила, но не ранее чем через 15 мин после введения последнего и при условии сохранения стабильной гемодинамики. Прокаинамид эффективен при реципрокных тахикардиях у пациентов с синдромом WPW (когда верапамил противопоказан). Методику введения, побочные эффекты и противопоказания см. в разделе “Мерцательная аритмия”.
Возможно также использование бета-адреноблокаторов (пропранолола) и сердечных гликозидов (дигоксина), но их эффективность при пароксизмальной суправентрикулярной тахикардии составляет только 40-55%. Если больному уже введен верапамил, то не ранее чем через 30 мин после его введения пропранолол (обзидан, анаприлин) можно использовать сублингвально в дозе 10-20 мг. Препарат противопоказан при артериальной гипотензии и синдроме бронхиальной обструкции. В/в введение пропранолола в дозе до 0,15 мг/кг со скоростью не более 1 мг/мин желательно осуществлять под контролем ЭКГ-монитора в условиях кардиоблока. Пропранолол высоко эффективен при пароксизмальной тахикардии, обусловленной кругом повторного входа (re-entry) в синусовом или атриовентрикулярном узле, а при других вариантах тахикардии его применение позволяет снизить ЧСС. Дигоксин в начальной дозе 0,25-0,5 мг эффективен при узловой реципрокной тахикардии, в остальных случаях он только уменьшает ЧСС. Дигоксин не показан при синдроме WPW по тем же причинам, что и верапамил.
Терапию пароксизмальной суправентрикулярной тахикардии в условиях специализированного кардиореанимобиля и в стационаре возможно проводить путем в/в введения аденозина (АТФ), прерывающего круг "повторного входа": 10 мг (1 мл 1% раствора) АТФ вводят в/в болюсно в течение 5-10 сек, при отсутствии эффекта через 2-3 минуты повторно вводят еще 20 мг (2 мл 1% раствора). При использовании аденозина (аденокор) начальная доза составляет 3 мг (1 мл). Эффективность препарата при этом виде нарушений ритма составляет 90-100%. Как правило, удается купировать пароксизмальную суправентрикулярную тахикардию в течение 20-40 с после введения АТФ.
Введение аденозина в/в позволяет также отдифференцировать трепетание предсердий с проведением 1:1 от суправентрикулярной тахикардии, угнетение AV-проведения позволяет выявить характерные волны трепетания, однако ритм при этом не восстанавливается.
Противопоказаниями к применению являются: AV-блокада II и III степени и синдром слабости синусового узла (при отсутствии искусственного водителя ритма); повышенная чувствительность к аденозину. Также следует учитывать, что введение АТФ или аденозина может спровоцировать приступов у больных бронхиальной астмой.
Следует учитывать, что внутривенное введение болюса аденозина (АТФ) при суправентрикулярных пароксизмах примерно в 50% случаев приводит к 10-15 секундной асистолии, а в 0,2-3% случаев асистолия может затягиваться более чем на 15 секунд, что может потребовать нанесения прекордиального удара и даже проведения непрямого массажа сердца (требуется всего несколько массажных движений). Риск развития подобных осложнений является причиной, по которой применение аденозина (АТФ) допустимо толко в условиях специализированного реанимобиля или в стационаре.
Электроимпульсная терапия.
Показаниями к электроимпульсной терапии на догоспитальном этапепри суправентрикулярной тахикардии являются нестабильная гемодинамика, нарастание явлений сердечной недостаточности.
ЭИТ проводится синхронизированным с зубцом R разрядом дефибриллятора. Как правило достаточно бывает энергии разряда в 25-50 кДж.
Показания к госпитализации.
Госпитализация показана при впервые зарегистрированных нарушениях ритма, при
отсутствии эффекта от медикаментозной терапии (на догоспитальном этапе применяют
только одно аритмическое средство), при появлении осложнений, потребовавших
проведения электроимпульсной терапии, при часто рецидивирующих нарушениях ритма.
МЕРЦАТЕЛЬНАЯ АРИТМИЯ.
Алгоритм действий при мерцательной аритмии.
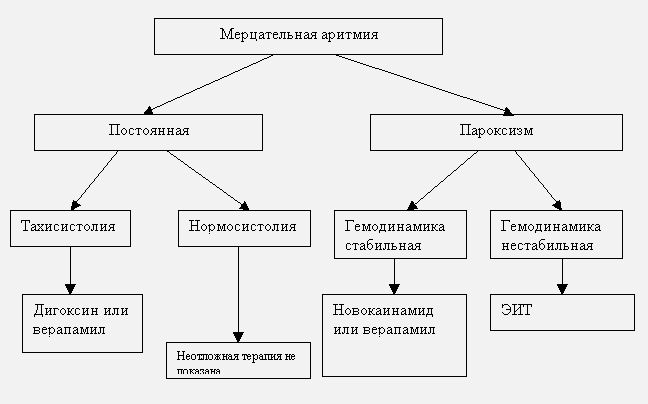
Противопоказания к восстановлению синусового ритма на догоспитальном этапе:
-
Длительность пароксизма мерцания предсердий более двух дней.
-
Доказанная дилатация левого предсердия (передне-задний размер 4,5 см по ЭхоКГ).
-
Наличие тромбов в предсердиях или тромбоэмболические осложнений в анамнезе.
-
Развитие пароксизма на фоне острого коронарного синдрома (при наличии стабильной гемодинамики).
-
Развитие пароксизма на фоне выраженных электролитных нарушений.
-
Декомпенсация тиреотоксикоза.
Фармакотерапия.
При отказе от восстановления синусового ритма необходимо поддержание ЧСС в пределах 60-90 ударов в минуту.
Средством выбора для контроля частоты сердечного ритма являются сердечные гликозиды: 0,25 мг дигоксина (1 мл 0,025 % раствора) в 20 мл изотонического раствора хлорида натрия вводятся в/в медленно болюсно. Дальнейшая тактика определяется в стационаре. Постоянная нормосистолическая форма мерцательной аритмии без признаков сердечной недостаточности вообще не нуждается в антиаритмической терапии.
Побочные эффекты дигоксина (проявления дигиталисной интоксикации): брадикардия, AV-блокада, предсердная тахикардия, желудочковая экстрасистолия; анорексия, тошнота, рвота, диарея; головная боль, головокружение, нарушение зрения, синкопальное состояние, возбуждение, эйфория, сонливость, депрессия, нарушения сна, спутанность сознания.
Противопоказания к применению дигоксина.
1. Абсолютные: гликозидная интоксикация; повышенная чувствительность к препарату.
2. Относительные: выраженная брадикардия (отрицательное хронотропное действие); AV-блокада II и III степени (отрицательное дромотропное действие); изолированный митральный стеноз и нормо- или брадикардия (опасность дилатации левого предсердия с усугублением левожелудочковой недостаточности вследствие повышения давления в его полости; опасность развития отека легких вследствие увеличения сократительной активности правого желудочка и нарастания легочной гипертензии); идиопатический гипертрофический субаортальный стеноз (возможность увеличения обструкции выхода из левого желудочка вследствие сокращения гипертрофированной межжелудочковой перегородки); нестабильная стенокардия и острый инфаркт миокарда (опасность увеличения потребности миокарда в кислороде, а также возможность разрыва миокарда при трансмуральном инфаркте миокарда вследствие повышения давления в полости левого желудочка); синдром WPW (улучшает проведение по дополнительным путям); снижение AV-проводимости (способствует проведению импульсов в обход AV-узла по дополнительным путям) - риск повышения частоты желудочковых сокращений и фибрилляции желудочков; желудочковая экстрасистолия, желудочковая тахикардия.
При неосложненном пароксизме мерцательной аритмии препаратом выбора является прокаинамид (новокаинамид), вводимый в/в медленно в дозе 1000 мг в течение 8-10 мин. (10 мл 10% раствора, доведенные до 20 мл изотоническим раствором хлорида натрия) с постоянным контролем АД, ЧСС и ЭКГ. В момент восстановления синусового ритма введение препарата прекращается. В связи с возможностью снижения АД он вводится в горизонтальном положении больного, при заготовленном шприце с 0,1 мг фенилэфрина (мезатона).
К побочным эффектам относятся: аритмогенное действие, желудочковые нарушения ритма вследствие удлинения интервала QT; замедление атривентрикулярной проводимости, внутрижелудочковой проводимости (возникают чаще в поврежденном миокарде, проявляются на ЭКГ уширением желудочковых комплексов и блокадами ножек пучка Гиса); артериальная гипотензия (вследствие снижения силы сердечных сокращений и вазодилатирующего действия); головокружение, слабость, нарушения сознания, депрессия, бред, галлюцинации; аллергические реакции.
Противопоказаниями к применению прокаинамида являются: артериальная гипотензия, кардиогенный шок, хроническая сердечная недостаточность; синоатриальная и AV-блокады II и III степени, внутрижелудочковые нарушения проводимости; удлинение интервала QТ и указания на эпизоды пируэтной тахикардии в анамнезе; выраженная почечная недостаточность; системная красная волчанка; повышенная чувствительность к препарату.
При исходно пониженном АД в один шприц с прокаинамидом набирается 20-30 мкг мезатона (фенилэфрина. Токсический эффект новокаинамида устраняется в/в струйным введением 100 мл 5% раствора натрия гидрокарбоната.
В ряде случаев альтернативой прокаинамиду может служить верапамил (см. раздел “Пароксизмальная суправентрикулярная тахикардия”). Этот препарат не всегда восстанавливает синусовый ритм, но эффективно снижает ЧСС путем блокирующего влияния на атриовентрикулярный узел. Нельзя, однако, забывать о том, что при мерцательной аритмии у пациентов с синдромом WPW не показано использование верапамила (препарат улучшает проведение по дополнительным путям).
При магнийзависимом мерцании предсердий (доказанная гипомагниемия или наличие удлиненного интервала QT) препаратом выбора служит кормагнезин (магния сульфат, см. раздел “Желудочковая тахикардия”), являющийся в остальных случаях дополнительным средством для урежения ритма.
При неэффективности одного антиаритмического препарата медикаментозная терапия на догоспитальном этапе прекращается, при появлении осложнений (см. выше) проводится электроимпульсная терапия.
Электроимпульсная терапия.
Электроимпульсная терапия при фибрилляции предсердий проводится путем нанесения синхронизированного с зубцом R разряда. Энергия начального разряда составляет 200 кДж. При неэффективности разряда в 200 кДж, проводится наращивание энергии разряда вплоть до 360 кДж.
Показания к госпитализации.
Впервые зарегистрированное мерцание предсердий, затянувшийся пароксизм, отсутствие эффекта от медикаментозной терапии, пароксизм с высокой частотой желудочковых сокращений и развитием осложнений аритмии (см. раздел “Пароксизмальная суправентрикулярная тахикардия”), а также частые рецидивы мерцательной аритмии (для подбора антиаритмической терапии). При постоянной форме мерцательной аритмии госпитализация показана при высокой тахикардии, нарастании сердечной недостаточности.
На ЭКГ представлена: Мерцательная аритмия
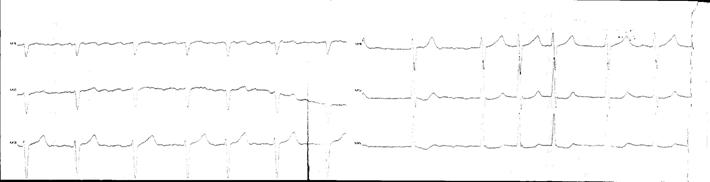
ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ
Трепетание предсердий с низким атриовентрикулярным проведением, приводящим к невыраженной тахикардии, и отсутствием осложнений не требует экстренной терапии.
При нестабильной гемодинамике, развитии осложнений на фоне трепетания предсердий с высокой частотой сердечных сокращений (AV-проведение 1:1) показана экстренная электроимпульсная терапия.
Фармакотерапия.
Неосложненное трепетание предсердий с высокой частотой сокращений желудочков, на догоспитальном этапе требует только урежения сердечного ритма, для чего используются дигоксин (см. раздел “Мерцание предсердий”) или верапамил (см. раздел “Пароксизмальная суправентрикулярная тахикардия”). Применение для этого бета-адреноблокаторов (пропранолола - см. раздел “Пароксизмальная суправентрикулярная тахикардия”) наименее целесообразно, хотя и возможно.
Электроимпульсная терапия.
Электроимпульсная терапия при фибрилляции предсердий проводится путем нанесения синхронизированного с зубцом R разряда. Энергия начального разряда составляет 50 кДж. При неэффективности разряда в 50 кДж, проводится наращивание энергии разряда вплоть до 200 кДж.
Показания к госпитализации - те же, что для мерцательной аритмии.
ЖЕЛУДОЧКОВЫЕ НАРУШЕНИЯ РИТМА.
Классификация желудочковых аритмий
По форме
-
Мономорфная
-
Полиморфная (двунаправленная и двунаправленно-веретенообразную - torsade de pointes)
По частоте
-
От 51-100 - ускоренный идиовентрикулярный ритм
-
От 100 - 250 - желудочковая тахикардия
-
Выше 250 - трепетание желудочков
-
Фибрилляция желудочков
По продолжительности
-
Устойчивые - длительностью более 30 сек
-
Неустойчивые - длительностью менее 30 сек
По характеру клинического течения
-
Пароксизмальные
-
Непароксизмальные
Градации желудочковых экстрасистол (B.Lown, M.Wolf, 1971, 83).
1 - редкие мономорфные экстрасистолы (менее 30 в час)
-
1А - менее 1 в минуту
-
1 В - более одной в минуту
2 - частые одиночные экстрасистолы - более 30 в час
3 - полиморфные (политопные) экстраситолы
4 - сложные экстраситолы
-
4А - парные экстрасистолы
-
4В - групповые экстраситолы, включая пробежки желудочковой тахикардии
5 - ранние экстрасистолы типа R на T
Классификация желудочковых нарушений ритма (J.T.Bigger, 1984).
|
|
Доброкачественные |
Потенциально злокачественные |
Злокачественные |
|
Желудочковая эктопическая активность |
Желудочковая экстрасистолия |
Желудочковая экстрасистолия |
Устойчивые пароксизмы желудочковой тахикардии, фибрилляции и трепетания желудочков, а также любые формы |
|
Органическое поражение миокарда |
Отсутствует |
Имеется |
Имеется |
|
Клинические проявления |
Перебои (могут отсутствовать) |
Перебои (могут отсутствовать) |
Перебои, сердцебиение, синкопальные состояния |
|
Риск внезапной смерти |
Очень низкий |
Существенный |
Очень высокий |
Алгоритм действий при желудочковой экстрасистолии.
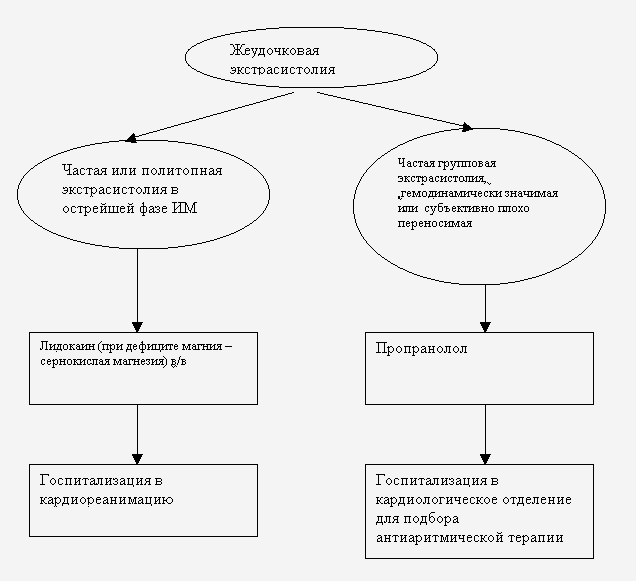
Желудочковая экстрасистолия нуждается в лечении, если она возникает в острой стадии инфаркта миокарда, или субъективно плохо переносится, или в случае ее гемодинамической либо прогностической значимости (частая групповая экстрасистолия у пациентов с органическим поражением миокарда). При остром инфаркте миокарда препаратом выбора для купирования желудочковых нарушений ритма является лидокаин; в случае его неэффективности можно использовать новокаинамид. Неотложная помощь проводится на догоспитальном этапе.
На ЭКГ представлена: желудочковая экстрасистолия R на T

Алгоритм действий при желудочковой тахикардии.
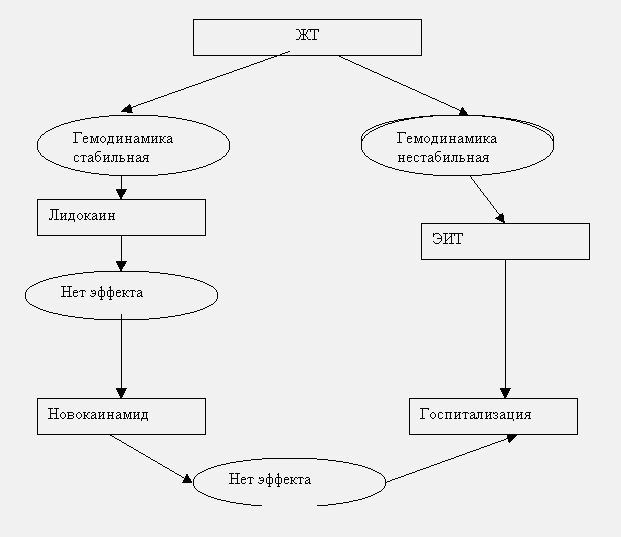
Фармакотерапия.
В условиях стабильной гемодинамики средством выбора для купирования желудочковой тахикардии служит лидокаин, вводимый в/в болюсно в дозе 1-2 мг/кг (80-100 мг) в течение 3-5 мин с возможной последующей поддерживающей капельной инфузией длительностью до 24-36 ч со скоростью 20-55 мкг/кг/мин (максимально 4 мг/мин). При необходимости на фоне инфузии допустимо дополнительное струйное введение лидокаина в дозе 40 мг через 10-З0 мин после первого болюса. Удлиненный интервал QT синусовых комплексов и увеличение его дисперсии служит показанием к усилению поддерживающей терапии капельным введением кормагнезина (магния сульфата) со скоростью 3-20 мг/мин (см. ниже). В дальнейшем возможен переход на профилактическое в/м введение лидокаина в дозе 2-4 мг/кг (160-200 мг; максимально 600 мг, а при инфаркте миокарда не более 300 мг) каждые 4-6 ч.
При неэффективности лидокаина применение других антиаритмиков показано при сохранении стабильной гемодинамики и отсутствии нежелательных реакций (опасность коллапса и потенцирования аритмогенного действия антиаритмических препаратов) либо при невозможности проведения электроимпульсной терапии. В этих случаях вторым по значимости препаратом является прокаинамид (новокаинамид), вводимый с соответствующими предосторожностями (см. в разделе “Мерцание предсердий” ) в/в дробными дозами по 100 мг/5 мин до восстановления синусового ритма или достижения насыщающей дозы (500-1000 мг). Эффективность прокаинамида при всех пароксизмальных тахикардиях делает его препаратом выбора для лечения тахикардии неустановленной природы с широким комплексом QRS (желудочковой или суправентрикулярной с аберрантным проведением или на фоне блокады ножек пучка Гиса).
Препаратом выбора при желудочковой тахикардии типа "пируэт" (см. выше) и дополнительным средством при других видах желудочковой тахикардии (в том числе рефрактерных к терапии лидокаином и новокаинамидом) служит кормагнезин (магния сульфат), вводимый в/в в течение 10-15 мин. в дозе 400-800 мг магния (20-40 мл 10% или 10-20 мл 20% раствора). При отсутствии эффекта проводится повторное введение через 30 мин. После достижения эффекта поддерживающая терапия заключается в капельном введении кормагнезина (магния сульфата) со скоростью 3-20 мг/мин. в течение 2-5 ч. Побочные эффекты и противопоказания к применению сульфата магния см. в разделе “Гипертонический криз”.
Электроимпульсная терапия.
Желудочковая тахикардия при нестабильной гемодинамике требует немедленной электроимпульсной терапии несинхронизированным разрядом дефибриллятора. Начальная энергия составляет 100-150 кДж с повышение при неэффектисности первого разряда вплоть до 360 кДж. После восстановления синусового ритма проводится поддерживающая терапия капельным введением лидокаина (см. выше).
Показания к госпитализации.
При пароксизмальной желудочковой тахикардии после оказания всегда необходима госпитализация для проведения профилактики желудочковых нарушений ритма.

Желудочковая тахикардия
ЛЕЧЕНИЕ БРАДИАРИТМИЙ
Брадиаритмии (синусовая брадикардия, синоаурикулярная блокада, медленный замещающий атриовентрикулярный ритм, нарушения атриовентрикулярной проводимости II и III степени) требуют терапии, если они, сопровождаясь нестабильной гемодинамикой, возникли как осложнение органического поражения сердца (инфаркт миокарда) или развились при проведении реанимационных мероприятий, а также при появлении частых приступов Морганьи-Эдемса-Стокса. Для восстановления адекватной гемодинамики бывает достаточно увеличить ЧСС в/в введением 0,1% раствора атропина сульфата в дозе 0,3-1,0 мл с повторением начальной дозы при ее эффективности через 4-5 ч.
К побочным эффектам атропина относятся сухость во рту, жажда, тошнота, рвота, атония кишечника и запоры; усиление кашля у больных бронхиальной астмой; нарушения мочеотделения, вплоть до острой задержки мочи; мидриаз, фотофобия, паралич аккомодации; тахикардия; беспокойство, тремор, головная боль, психомоторное возбуждение.
Противопоказаниями к применению атропина являются глаукома; хроническая задержка мочи (аденома предстательной железы); атония кишечника; тахикардия; тяжелая сердечная недостаточность; выраженный атеросклероз; повышенная чувствительность к препарату. При брадиаритмиях и AV-блокадах допустимо использование атропина по витальным показаниям даже при ишемии миокарда, кишечной непроходимости, атонии кишечника, болезнях печени и почек, закрытоугольной форме глаукомы.
Неэффективность терапии атропином служит показанием к временной электрокардиостимуляции, а при невозможности ее проведения, по жизненным показаниям может быть использован орципреналин (в дозе 10-30 мкг/мин. под контролем ЧСС в/в капельно до появления терапевтического эффекта).
Показания к госпитализации: остро возникшие и гемодинамически значимые брадиаритмии.

Атриовентрикулярная блокада 3 степени.
Приложение 1.
Классификация антиаритмических препаратов
(Vaughan Williams E.M.)
Класс I.
Препараты, угнетающие проведение, опосредованное через быстрые натриевые каналы.
Ia
Замедление фазы 0 деполяризации мембраны. Задержка проведения. Удлинение реполяризации
ДИЗОПИРАМИД
ПРОКАИНАМИД
ХИНИДИН
Ib
Минимальный эффект на фазу 0 в нормальных кадиомиоцитах и подавление фазы 0 в очаге патологического процесса. Укорочение реполяризации.
ДИФЕНИЛГИДАНТОИН
ЛИДОКАИН
МЕКСИЛЕТИН
ТОКАИНИД
Ic
Выраженное угнетение фазы 0. Выраженное замедление проведения. Слабое воздействие на реполяризацию.
ФЛЕКАИНИД
МОРИЦИЗИН
ПРОПАФЕНОН
Класс II.
Бета-адреноблокаторы
ПРОПРАНОЛ
НАДОЛОЛ
ПИНДОЛОЛ
ЭСМОЛОЛ
МЕТАПРОЛОЛ
АТЕНОЛОЛ
БИСОПРОЛОЛ
БЕТАКСОЛОЛ
АЦЕБУТАЛОЛ
Класс III
Препараты, удлиняющие реполяризацию.
АМИОДАРОН
АЗИМИЛИД
БРЕТИЛИУМ
ДОФЕТИЛИД
ИБУТИЛИД
СОТАЛОЛ
ТЕДИЗАМИЛ
Класс IV
Антагонисты кальция.
ВЕРАПАМИЛ
ДИЛТИАЗЕМ
МИФЕБРАДИЛ
Приложение 2
ПЕРЕЧЕНЬ ПРЕПАРАТОВ, ОБЛАДАЮЩИХ ПРОАРИТМОГЕННЫМ ПОТЕНЦИАЛОМ
|
препарат |
период полужизни |
лекарственная группа |
|
ацекайнид |
4-15ч |
антиаритмик |
|
ацепромазин |
20-40ч |
фенотиазин (нейролепт) |
|
алинидин |
4,2ч |
антиаритмик |
|
амитриптилин |
31-46 |
трицикл. антидепрессант |
|
амоксапин |
8-30 |
трицикл. антидепрессант |
|
априндин |
20-27 |
антиаритмик |
|
астемизол |
7-11дней |
антигистаминный |
|
атропин |
4ч |
антихолинэргический |
|
азитромицин |
2,5-3,5ч |
антибиотик |
|
барукайнид |
13ч |
антиаритмик |
|
бепридил |
24ч |
антагонист кальция |
|
бретилиум |
4-17ч |
антиаритмик |
|
бутаперазин |
20-40ч |
нейролептик |
|
хлорпроэтазин |
20-40ч |
нейролептик |
|
цибензолин |
7-8ч |
антиаритмик |
|
ципрофлоксацин |
3-6ч |
антибиотик |
|
цизаприд |
6-12 |
прокинетик |
|
кларитромицин |
3-7ч |
антибиотик |
|
кломипрамин |
54-77 |
трицикл. антидепрессант |
|
циклобензаприн |
24-72ч |
миорелаксант |
|
десипрамин |
12-30ч |
трицикл. антидепрессант |
|
дипрафенон |
1,2-1,5ч |
антиаритмик |
|
дизопирамид |
4-10ч |
антиаритмик |
|
досулепин |
14-24ч |
трицикл. антидепрессант |
|
доксепин |
8-24ч |
трицикл. антидепрессант |
|
энканид |
6-12 |
антиаритмик |
|
эритромицин |
2ч |
антибиотик |
|
флекаинид ацетат |
6,8-11,8ч |
антиаритмик |
|
флюфеназин |
33ч (деканоат-14-26дн) |
фенотиазин |
|
галофантрин |
1-6дн |
антималярийный |
|
галоперидол |
13-40ч (деканоат-3нед) |
антипсихотический |
|
гидроксизин |
3-30час |
антианксиотический |
|
имипрамин |
6-36ч |
трицикл. антидепрессант |
|
индекаинид |
10ч |
антиаритмик |
|
кетансерин |
13-35ч |
антигипертензивный |
|
левофлоксацин |
6-8ч |
антибиотик |
|
лидокаин |
1-2ч |
антиаритмик |
|
лофепрамин |
1,7-2,5ч |
трицикл. антидепрессант |
|
лоркаинид |
8ч |
антиаритмик |
|
мезоридазин |
20-40ч |
фенотиазин |
|
метотримепразин |
15-30ч |
фенотиазин |
|
мексилетин |
12ч |
антиаритмик |
|
морицизин |
3,5ч |
антиаритмик |
|
норфлоксацин |
2-4ч |
антибиотик |
|
нортриптилин |
18-44ч |
трицикл. антидепрессант |
|
офлоксацин |
5-7,5ч |
антибиотик |
|
пентамидин изетионат |
9,5ч |
антипротозойный |
|
перфексилин малеат |
2-6дн |
антиангинальный |
|
перфеназин |
20-40ч |
фенотиазин |
|
фенитоин |
7-42ч |
антиаритмик |
|
пимозид |
55ч |
антипсихотический |
|
пипотиазин |
20-40 |
фенотиазин |
|
пирменол |
7,6-10,5ч |
антиаритмик |
|
пробукол |
неск мес |
холестерол-понижающие |
|
прокаинамид |
2,5-9ч |
антиаритмик |
|
прохлорперазин |
20-40ч |
фенотиазин |
|
промазин |
20-40ч |
фенотиазин |
|
прометазин |
5-14ч |
фенотиазин |
|
пропафенон |
2-23ч |
антиаритмик |
|
пропиомазин |
12ч |
фенотиазин |
|
протриптилин |
68-89ч |
трицикл.антидепрессант |
|
хинидин |
6-12ч |
антиаритмик |
|
хинин |
4,1-26ч |
антималярийный |
|
рисперидон |
3-30ч |
антипсихотический |
|
сертиндол |
3дн |
антипсихотический |
|
соталол |
10-15ч |
антиаритмик |
|
спарфлоксацин |
16-30ч |
антибиотик |
|
тедисамил |
10ч |
антиаритмик,антиангинальн |
|
терфанадин |
16-23ч |
н1-антагонист |
|
тиэтилперазин |
20-40ч |
фенотиазин |
|
тиоридазин |
20-40ч |
фенотиазин |
|
токаинид |
11-23ч |
антиаритмик |
|
толтеродин |
1,9-3,7ч |
антиспазматич урологич |
|
трифлюоперазин |
20-40ч |
фенотиазин |
|
тримипрамин |
7=30ч |
трицикл.антидепрессант |
